
Como identificar o transtorno do espectro autista?
O transtorno do espectro do autista (TEA) é um transtorno relacionado ao desenvolvimento neurológico. Sua caracterização é feita pelos sinais e sintomas apresentados pela pessoa, que compreendem dificuldade em se comunicar, dificuldade de interação social e por interesses ou movimentos repetidos realizados pela pessoa. A gravidade é variável podendo haver peculiaridades de acordo com a subjetividade da pessoa. O prognóstico é de acordo com possíveis intervenções, por isso, profissionais e familiares devem estar preparados para realizar intervenções corretas objetivando autonomia.
Transtorno do espectro autista (TEA)
Inicia-se nos primeiros anos de vida e apenas em alguns casos os sintomas são aparentes logo após o nascimento. Na maioria dos casos a doença apenas é identificada após o primeiro ano de vida, período no qual há maior exigência da comunicação, nas relações sociais, no manuseio de objetos. O diagnóstico evita uma série de problemas para a criança. Normalmente o atraso no desenvolvimento motor e a regressão de habilidades já desenvolvidas sinalizam o aparecimento da doença, assim como apresentar dificuldade na relação com sons, ruídos e vozes em dado ambiente.
Característica importantes devem ser levadas em consideração. Em muitos casos, a criança não apresenta sorriso social, apresentando baixo contato ocular e demonstrar maior interesse por objetos a pessoas. O toque e a verbalização diminuída ou ausente podem ainda ser sintomas comuns na criança com autismo. Sendo necessário observar distúrbios do sono que muitas vezes pode ser um quadro grave e dificuldade de permanecer no colo da mãe com pouca resposta durante a amamentação. Essa avaliação pode contribuir para identificar o autismo ainda quando a criança não completou um ano.
Os casos de autismo aumentaram muito no mundo. Nos Estados Unidos da América entre 2000 e 2002, a cada 150 crianças 1 criança apresentava o transtorno. Já no ano de 2014 1 a cada 58 crianças apresentaram autismo no mesmo local de estudo. A prevalência é maior em meninos e 1/3 das crianças diagnosticadas apresentam deficiência intelectual. Ainda há relação do TEA com outros transtornos psíquicos e problemas motores.
Não são claros os avanços epidemiológicos da doença, mas fatores ambientais, sociais e genéticos já foram considerados, bem como idade dos país na concepção, negligência infantil, exposição medicamentosa ou a drogas no período pré-natal, pelo fator teratogênico, baixo peso e prematuridade.
Sinais de alerta
- Seis meses: poucas expressões faciais, baixo contato ocular, ausência de sorriso social e pouco engajamento sociocomunicativo;
- Nove meses: não faz parte de turno participativo, não balbucia, não olha quando chamado, não olha pra onde o adulto aponta, imitação pouca ou ausente;
- 12 meses: ausência de balbucios, não apresenta gestos convencionais como abanar para dar tchau, não fala mamãe ou papai, ausência de atenção compartilhada;
- Em qualquer idade: perdeu habilidades.
Síndrome de Asperger
A síndrome de Asperger está classificada dentro do TEA. Pessoas com esse diagnóstico apresentam sintomas mais tardios, uma vez que esses sintomas excluem problemas iniciais com a linguagem verbal e cognição. Geralmente apresentam dificuldade de sustentar o olhar e poucas expressões faciais. Habilidades supranormais podem ser identificadas em muitos dessas crianças.
Crianças que apresentem qualquer sintoma relacionada ao TEA e que apresente comprovado atraso psicomotor deve ser encaminhada para avaliação por profissionais especializados.
Triagem MCHAT-R
A identificação precoce do autismo é muito importante. Os sinais clínicos podem ser identificados após o primeiro ano de vida. Para tal proposição um famoso instrumento foi criado. O instrumento de triagem MCHAT-R (Modifield Checklist for Autism in Toddlers) serve para identificar possíveis problemas relacionados e servir de orientação para os pais, quanto a estimulação correta. Esse instrumento é um teste de triagem, não sendo um teste diagnóstico. O objetivo do teste é identificar sinais precoces de autismo.
Quando o MCHAT-R se apresenta alterado, a estimulação adequada deve ser realizada evitando problemas futuros. Medidas como maior interação entre pais-criança, orientação quanto a sons e ruídos no lar, contato afetivo, condições do sono, tempo de exposição a instrumentos tecnológicos, alimentação e atividades ao ar livre devem ser avaliados.
O instrumento deve ser acionado durante a consulta do profissional e o objetivo é a busca de suspeita de TAE. Um resultado positivo não quer dizer que o mesmo tenha o diagnóstico de TAE, mas o teste pode indicar outros transtornos do desenvolvimento. O questionário é online e totalmente autoexplicativo e fácil de ser utilizado. São 20 questões claras com respostas objetivas (sim/não). Ao final um resultado será revelado indicando o baixo risco, o risco moderado ou alto risco.
A seguir podemos compreender melhor a pontuação do instrumento:
- Risco baixo: pontuação no valor total de 0-2 em crianças menores de 24 meses deve-se repetir o processo em até 24 meses, com a exceção de a criança apresentar outros sinais clínicos no período;
- Risco moderado: pontuação entre 3-7, realizar teste adicional denominado MCHAT- R/F, para coletar informações adicionais sobre risco de TAE. Se o MCHAT-R/F se a pontuação permanecer igual ou maior que 2, a criança possui evidencias positivas para TEA, mas se for inferior (0-1) a pontuação será negativo na triagem de TEA. Em outras consultas a criança deve repetir o exame;
- Risco alto: A pontuação para esse tipo de teste é entre 8-20, necessitando de encaminhar a criança para avaliação e possível diagnóstico, necessitando de intervenção.
Quadro 1: M-CHAT-R. Para triagem, as perguntas abaixo devem ser respondidas. Em caso de o comportamento ter acontecido algumas vezes (por exemplo, uma ou duas vezes), mas não for habitual, a resposta deve ser “não”.
| 1. | Se você apontar para qualquer coisa do outro lado do cômodo, sua criança olha para o que você está apontando? (Por exemplo: se você apontar para um brinquedo ou um animal, sua criança olha para o brinquedo ou animal?) | Sim | Não |
| 2. | Alguma vez você já se perguntou se sua criança poderia ser surda? | Sim | Não |
| 3. | Sua criança brinca de faz-de-conta? (Por exemplo, finge que está bebendo em um copo vazio ou falando ao telefone, ou finge que dá comida a uma boneca ou a um bicho de pelúcia?) | Sim | Não |
| 4. | Sua criança gosta de subir nas coisas? (Por exemplo, móveis, brinquedos de parque ou escadas) | Sim | Não |
| 5. | Sua criança faz movimentos incomuns com os dedos perto dos olhos? (Por exemplo, abana os dedos perto dos olhos?) | Sim | Não |
| 6. | Sua criança aponta com o dedo para pedir algo ou para conseguir ajuda? (Por exemplo, aponta para um alimento ou brinquedo que está fora do seu alcance?) | Sim | Não |
| 7. | Sua criança aponta com o dedo para lhe mostrar algo interessante? (Por exemplo, aponta para um avião no céu ou um caminhão grande na estrada?) | Sim | Não |
| 8. | Sua criança interessa-se por outras crianças? (Por exemplo, sua criança observa outras crianças, sorri para elas ou aproxima-se delas?) | Sim | Não |
| 9. | Sua criança mostra-lhe coisas, trazendo-as ou segurando-as para que você as veja – não para obter ajuda, mas apenas para compartilhar com você? (Por exemplo, mostra uma flor, um bicho de pelúcia ou um caminhão de brinquedo?) | Sim | Não |
| 10. | Sua criança responde quando você a chama pelo nome? (Por exemplo, olha, fala ou balbucia ou para o que está fazendo, quando você a chama pelo nome?) | Sim | Não |
| 11. | Quando você sorri para sua criança, ela sorri de volta para você? | Sim | Não |
| 12. | Sua criança fica incomodada com os ruídos do dia a dia? (Por exemplo, sua criança grita ou chora com barulhos como o do aspirador ou de música alta?) | Sim | Não |
| 13. | Sua criança já anda? | Sim | Não |
| 14. | Sua criança olha você nos olhos quando você fala com ela, brinca com ela ou veste-a? | Sim | Não |
| 15. | Sua criança tenta imitar aquilo que você faz? (Por exemplo, dá tchau, bate palmas ou faz sons engraçados quando você os faz?) | Sim | Não |
| 16. | Se você virar a sua cabeça para olhar para alguma coisa, sua criança olha em volta para ver o que é que você está olhando? | Sim | Não |
| 17. | Sua criança busca que você preste atenção nela? (Por exemplo, sua criança olha para você para receber um elogio ou lhe diz “olha” ou “olha para mim”?) | Sim | Não |
| 18. | Sua criança compreende quando você lhe diz para fazer alguma coisa? (Por exemplo, se você não apontar, ela consegue compreender “ponha o livro na cadeira” ou “traga o cobertor”?) | Sim | Não |
| 19. | Quando alguma coisa nova acontece, sua criança olha para o seu rosto para ver sua reação? (Por exemplo, se ela ouve um barulho estranho ou engraçado, ou vê um brinquedo novo, ela olha para o seu rosto?) | Sim | Não |
| 20. | Sua criança gosta de atividades com movimento? (Por exemplo, ser balançada ou pular nos seus joelhos?) | Sim | Não |
MCHAT-R/F
O MCHAT-R/F é construído para ser utilizado com o MCHAT-R, a ideia é utilizar para rastreio em crianças entre 16 e 30 meses ou nos casos de pontuação entre 3-7 do MCHAT-R. O MCHAT R-F possui os mesmos itens do MCHAT-R no entanto, as respostas devem ser passa ou falha, não sendo apenas sim ou não. Nos itens em que a criança falhou deve ser feita a entrevista completa encontrada neste link!
Se a entrevista tiver resultado positivo, encontrando falhas em qualquer item na entrevista de seguimento então deve a família ser encaminhada para consulta com especialista e já orientada sobre estimulação diária à criança. Os profissionais e os pais que permanecerem na dúvida de qualquer resultado do teste devem buscar outros tipos de avaliação. A utilização dos instrumentos devem ser realizadas acompanhados de uma avaliação clínica. Todas as informações trazidas pelos familiares devem ser consideradas.
Quer saber mais sobre condutas em enfermagem? Baixe grátis o aplicativo Nursebook, agora disponível em Android e iOS.
Autor:
Referências bibliográficas:
- American Psychiatric Association. Manual de diagnóstico e estatistico de transtornos mentais: DSM-V. 5. ed. Porto Alegre: Artmed; 2014. 848 p.
- Grinker RR. Autismo um mundo obscuro e conturbado. São Paulo: Larrousse do Brasil; 2010. 320 p.
- Ribeiro TC, Casella CB, Polanczyk GV. Transtorno do Espectro do Autismo. In: Miotto E, Lucia M, Scaff M, editors. Neuropsicologia Clínica. 2. ed. Rio de Janeiro: Roca; 2017.
- Robins D, Fein D, Barton M, Resegue RM (Trad. Questionário Modificado para a Triagem do Autismo em Crianças entre 16 e 30 meses, Revisado, com Entrevista de Seguimento (M-CHAT-F/F)TM [Internet]. 2009 Available from: http://www.mchatscreen.com. [cited 2020 Jan 22].
- SPB. Sociedade Brasileira de Pediatria. Transtorno do espectro autista. Manual de orientação. Departamento de pediatria do desenvolvimento e comportamento. Nº5, 2019.
Transtorno
do Espectro Autista: diagnósticos diferenciais, por Gustavo Wolff Cardoso
O Transtorno do Espectro autista (TEA) é uma desordem de base biológica do desenvolvimento neurológico caracterizada por déficits persistentes na comunicação e interação social associados a restrições e repetições de padrões de comportamento, interesse e atividades [1].

A prevalência do TEA aumentou ao longo dos anos, particularmente desde o final dos anos 1920. Revisões sistemáticas de estudos epidemiológicos sugerem que essa mudança deveu-se à mudanças na definição de critérios diagnósticos e maior disseminação do TEA como transtorno passível de diagnóstico [2]. Outros fatores que podem explicar esse aumento na prevalência são: detecção precoce, disponibilidade de serviços de desenvolvimento especializados, substituição de diagnóstico (i.e.: aumento na prevalência do TEA acompanhando pela diminuição da prevalência transtornos de aprendizado, transtornos de linguagem, déficits intelectuais etc), aumento real na prevalência [3].
Em uma revisão sistemática de 54 estudos incluindo mais de 13 milhões pacientes, a razão geral masculino/feminino foi de 4,2 [4]. A prevalência estimada para o TEA em irmãos de criança com TEA que não têm condições médicas associadas a outras síndromes varia de 3-10 por cento em estudos com limitações metodológicas (e.g.: amostras pequenas, vieses de averiguação); entretanto estudos publicado desde 2010 (com mesmas limitações metodológicas e variabilidade) sugerem que essa prevalência chegue a 20 por cento [1].
Em um extenso estudo intitulado “The familial risk of autism” publicado no JAMA (Journal of the American Medical Association) em 2014 — estudo coorte incluindo 2 milhões de crianças nascidas na Suécia entre 1982 e 2006 — mostrou que o risco cumulativo para TEA era: 3 por cento entre primos; 7 por cento entre meio-irmãos paternos; 9 por cento entre meio-irmãos maternos; 13 por cento entre gêmeos dizigóticos; 59 por cento entre gêmeos monozigóticos [5].
A patogênese do TEA não é completamente compreendida. O consenso geral é baseado pela “teoria epigenética”, na qual um gene anormal é “ativado” ainda no desenvolvimento fetal e afeta a expressão de outros genes sem mudar a sequência de bases nitrogenadas do DNA [1]. Neuroimagem, eletrofisiologia e estudos de necropsia em pacientes com TEA sugerem anormalidades cerebrais principalmente relacionadas à conectividade atípica neuronial [6]. Comparados com indivíduos sem TEA, indivíduos com TEA têm diferentes volumes totais e regionais de substância branca e cinzenta; diferentes anatomias de giros e sulcos; diferentes concentrações de neurotransmissores; diferentes conformações de redes neurais, estrutura cortical, organização do córtex e lateralização cerebral [7-13].

Os critérios diagnósticos utilizados para o TEA variam geograficamente. Nos Estados Unidos da América (EUA), o DSM-5 (Statistical Manual of Mental Disorders) de 2013 é predominantemente utilizado. A Classificação Internacional de Doenças (CID) da Organização Mundial de Saúde (OMS) em sua 10ª edição (CID-10) é amplamente utilizada ao redor do mundo. Em 2018, a 11ª edição (CID-11) foi lançada e começa a ser preparada para utilização a partir de 2022 [1].
Um número de condições do neurodesenvolvimento e síndrome genéticas estão associadas ao TEA. Cerca de 45 por cento dos pacientes com TEA são portadores de déficit intelectual, por exemplo. Cerca de 50 por cento têm Transtorno de Déficit de Atenção e Hiperatividade (TDAH) e cerca de 30 por cento têm epilepsia; sendo este risco maior em pacientes com déficit intelectual mais severo [1],[14].
Os diagnósticos diferenciais do TEA estão relacionadas à condições que prejudicam a comunicação social ou interação social e/ou, estão associados a movimentos estereotipados. Em alguns casos, essas condições são as causas dos sintomas “TEA-like” e a criança não tem TEA; em outros casos, as condições coexistem com o TEA (nesses casos, tais condições coexistentes não explicam os sintomas) [15],[16].
Uma avaliação abrangente multidisciplinar sempre é necessária, e um de seus objetivos é determinar: se a criança tem TEA; se tem outra condição; se tem TEA associada a outra condição [17].
Uma história de comunicação e socialização atípica com frequência distingue TEA de outras condições; entretanto, frequentemente, exames complementares são necessários. Pode ser difícil distinguir algumas dessas condições do TEA em crianças muito jovens — que necessitam ser acompanhadas ao longo do tempo para que o diagnóstico seja firmado; ou crianças mais velhas no caso de as informações a respeito do desenvolvimento inicial não estarem disponíveis [15].
Condições a serem consideradas nos diagnósticos diferenciais do TEA em crianças incluem:
Atraso global no desenvolvimento/deficiência intelectual — Pode ser difícil de se distinguir do TEA, particularmente em crianças mais jovens e naquelas com comprometimento cognitivo grave. Déficits cognitivos são difíceis de avaliar em crianças com idade baixa, crianças não verbais, e também deficiência severa pode estar associada com comportamentos repetitivos e misturado com atraso na linguagem [15]. Além disso, a deficiência intelectual é comum entre as crianças com TEA. No atraso global do desenvolvimento/deficiência intelectual isolado as habilidades de socialização e comunicação geralmente são compatíveis e apropriadas para o seu nível de desenvolvimento — caminham juntas; enquanto as habilidades de socialização e comunicação nas crianças com TEA são aberrantes para seu nível de desenvolvimento [15]. Aspectos clínicos que são mais característicos do TEA coexistindo atraso global do desenvolvimento incluem comprometimento no comportamento não-verbal e ausência de reciprocidade emocional e social;
Altas habilidades/superdotação — Pode mimetizar o TEA, particularmente se a criança com altas habilidades tiver transtorno de déficit de atenção e hiperatividade (TDAH), dificuldade de aprendizado, ou transtorno de ansiedade como comorbidade [15]. Em contraste com crianças com TEA, crianças com ansiedade social relacionadas a altas habilidades, tipicamente apreciam interação social, possuem habilidades de linguagem pragmática normais e demonstram intensos interesses funcionais e variados em relação ao meio;
Problemas de audição — Em contraste com crianças com TEA, crianças com problemas auditivos, usualmente têm interações sociais recíprocas normais, “faz-de-conta”, “eye-to-eye gaze” e expressões faciais indicativas de suas intenções de se comunicar [15] [17].
Síndrome de Rett — Desordem do neurodesenvolvimento que acomete quase que exclusivamente o sexo feminino. Os pacientes afetados inicialmente têm o desenvolvimento normal e posteriormente perdem a fala e movimentação do controle intencional da mão após a idade de 18 meses. Na maioria dos casos síndrome de Rett é resultante da mutação do gene MECP2. Aspectos clínicos incluem: desaceleração do crescimento cefálico — em contraste com a aceleração que ocorre no TEA —, e movimentos estereotipados da mão[15].
Transtorno de aprendizagem não-verbal — As crianças afetadas podem ter limitações nas áreas de desenvolvimento de linguagem básica, memorização por repetição, raciocínio social, similar às crianças com TEA sem deficiência intelectual ou deficiência de linguagem. Entretanto, crianças com transtorno de aprendizagem não verbal não possuem déficits persistentes na comunicação e interação social associados a restrições e repetições de padrões de comportamento, interesse e atividades; e também, crianças com transtorno de aprendizagem não-verbal possuem limitações nas habilidades sociais e de linguagem pragmáticas mais leves do que comparadas às crianças com TEA [15].
Transtorno de déficit de atenção e hiperatividade (TDAH) — Podem ter limitações nas funções sociais, entretanto, tais limitações são geralmente consideravelmente menos significativas do que aquelas em crianças com TEA. Em contraste com crianças com TEA, crianças com TDAH possuem linguagem pragmática normal, comportamento social não verbal normal, e “faz-de-conta” [15],[18].
Transtorno obsessivo compulsivo (TOC) — O TOC possui características comportamentais que se sobrepõem ao TEA; até o ponto que se pode ser determinado indivíduos com TOC percebem seus sintomas como angustiantes e indivíduos com TEA não. Entretanto, indivíduos com TEA podem ter sintomas de TOC que julguem angustiantes. Ademais, crianças com TOC tipicamente possuem habilidades sociais, de linguagem e comunicação normais [15],[19].
Transtorno de ansiedade — Inclui: transtorno de ansiedade social, fobias específicas e mutismo seletivo. Possuem característica comportamentais que se sobrepõem ao TEA; até o ponto em que se pode ser determinado, indivíduos com transtorno de ansiedade percebem seus sintomas como angustiantes e crianças com TEA não. Entretanto, crianças com TEA frequentemente experienciam sintomas ansiosos que percebem como angustiantes. Além disso, crianças com transtorno de ansiedade tipicamente possuem habilidades sociais, de linguagem e comunicação normais [15].
Transtorno de apego (“attachment disorder) — Similar à crianças com TEA, crianças com transtorno de apego reativo ou privação severa em idade precoce podem ter anormalidades na interação social, comunicação e comportamento. Entretanto, geralmente, há uma história de negligência extrema ou problemas mentais por parte dos cuidadores. Ainda, as deficiências nas habilidades sociais nessas crianças tendem a melhorar em resposta a um ambiente apropriado de cuidado [15].
Síndrome de Landau-Kleffner (SLK, ou afasia epiléptica adquirida) — Caracterizada pela perda dos marcos (“milestones”) de linguagem adquiridos, inabilidade em compreender linguagem falada, convulsões ou eletroencefalograma epileptiforme. Crianças com SLK geralmente se desenvolvem normalmente até aproximadamente três a seis anos de idade — em contraste às crianças com TEA cujos sintomas geralmente estão presentes nos períodos iniciais do desenvolvimento, mas podem não se manifestar até que as demandas sociais excedam as capacidades. SLK geralmente tem início com a criança se comportando como se fosse surda (agnosia verbal auditiva). Dificuldades com linguagem expressiva também aparecem com o tempo mas as funções cognitivas permanecem normais [15].
Gustavo Wolff Cardoso : Médico pela Escola de Medicina da Universidade Estadual de Londrina.
REFERÊNCIA BIBLIOGRÁFICA
[1] Augustyn, M. (2018). Autism spectrum disorder: Terminology, epidemiology, and pathogenesis. UpToDate. Acessado em 28 de Dezembro de 2018, disponível em: https://www.uptodate.com/contents/autism-spectrum-disorder-terminology-epidemiology-and-pathogenesis
[2] Baxter AJ, Brugha TS, Erskine HE, et al. The epidemiology and global burden of autism spectrum disorders. Psychol Med 2015; 45:601.
[3] Developmental Disabilities Monitoring Network Surveillance Year 2010 Principal Investigators, Centers for Disease Control and Prevention (CDC). Prevalence of autism spectrum disorder among children aged 8 years – autism and developmental disabilities monitoring network, 11 sites, United States, 2010. MMWR Surveill Summ 2014; 63:1.
[4] Loomes R, Hull L, Mandy WPL. What Is the Male-to-Female Ratio in Autism Spectrum Disorder? A Systematic Review and Meta-Analysis. J Am Acad Child Adolesc Psychiatry 2017; 56:466.
[5] Sandin S, Lichtenstein P, Kuja-Halkola R, et al. The familial risk of autism. JAMA 2014; 311:1770.
[6] Boddaert N, Zilbovicius M, Philipe A, et al. MRI findings in 77 children with non-syndromic autistic disorder. PLoS One 2009; 4:e4415.
[7] Pelphrey K, Adolphs R, Morris JP. Neuroanatomical substrates of social cognition dysfunction in autism. Ment Retard Dev Disabil Res Rev 2004; 10:259.
[8] Chen R, Jiao Y, Herskovits EH. Structural MRI in autism spectrum disorder. Pediatr Res 2011; 69:63R.
[9] Stoner R, Chow ML, Boyle MP, et al. Patches of disorganization in the neocortex of children with autism. N Engl J Med 2014; 370:1209.
[10] Tang G, Gudsnuk K, Kuo SH, et al. Loss of mTOR-dependent macroautophagy causes autistic-like synaptic pruning deficits. Neuron 2014; 83:1131.
[11] Foster NE, Doyle-Thomas KA, Tryfon A, et al. Structural Gray Matter Differences During Childhood Development in Autism Spectrum Disorder: A Multimetric Approach. Pediatr Neurol 2015; 53:350.
[12] Bauman ML, Kemper TL. The neuropathology of the autism spectrum disorders: what have we learned? Novartis Found Symp 2003; 251:112.
[13] Supekar K, Kochalka J, Schaer M, et al. Deficits in mesolimbic reward pathway underlie social interaction impairments in children with autism. Brain 2018; 141:2795.
[14] American Psychiatric Association. Autism spectrum disorder. In: Diagnostic and Statistical Manual of Mental Disorders, Fifth Edition, American Psychiatric Association, Arlington, VA 2013. p.50.
[15] Augustyn, J & Hahn, L (2018). Autism spectrum disorder: Evaluation and diagnosis. Torchia, M. (Ed.), UptoDate. Acessado em 2 de Janeiro de 2019 em: https://www.uptodate.com/contents/autism-spectrum-disorder-evaluation-and-diagnosis
[16] First MB. Mutually Exclusive versus Co-Occurring Diagnostic Categories: The Challenge of Diagnostic Comorbidity. In: Clinical Psychiatry, Columbia University College of Physicians and Surgeons, New York 2005.
[17] Stone WL, Lemanek KL, Fishel PT, et al. Play and imitation skills in the diagnosis of autism in young children. Pediatrics 1990; 86:267.
[18] Hartley SL, Sikora DM. Which DSM-IV-TR criteria best differentiate high-functioning autism spectrum disorder from ADHD and anxiety disorders in older children? Autism 2009; 13:485.
[19] Paula-Pérez I. Differential diagnosis between obsessive compulsive disorder and restrictive and repetitive behavioural patterns, activities and interests in autism spectrum disorders. Rev Psiquiatr Salud Ment 2013; 6:178.
Fonte:http://cienciasecognicao.org/neuroemdebate/?p=4418

Atenção: as informações a seguir não dispensam a consulta a um médico especialista para o diagnóstico
O autismo — ou Transtorno do Espectro do Autismo (TEA), como é tecnicamente chamado — é uma condição de saúde caracterizada por prejuízos em três importantes áreas do desenvolvimento humano: habilidades socioemocionais, atenção compartilhada e linguagem. Atualmente a ciência fala não só de um tipo de autismo, mas de muitos tipos diferentes, que se manifestam de uma maneira única em cada pessoa.
Para definir a grande abrangência do autismo, usa-se o termo “espectro”, pois há vários níveis de comprometimento — desde pessoas com outras doenças associadas (chamada de comorbidades), como deficiência intelectual, até pessoas que têm uma vida comum, independente, porém, algumas nem sabem que são autistas, pois jamais tiveram esse diagnóstico. (
Ainda que haja somente suspeita clínica, quanto mais precoce se inicia o tratamento, maior a qualidade de vida
Em geral, a partir de um ano e meio de idade, alguns sinais de autismo — ou Transtorno do Espectro do Autismo, seu nome técnico — já podem aparecer, até mesmo mais cedo em casos mais graves. Há uma grande importância de se iniciar o tratamento o quanto antes, objetivando intervenção terapêutica adequada, mesmo que haja somente uma suspeita clínica, pois quanto antes iniciem-se as intervenções, maior será a qualidade de vida da pessoa. (saiba mais no nosso artigo “O que é autismo?”)
O tratamento psicológico com evidência de eficácia, segundo a Associação Americana de Psiquiatria, é a terapia de intervenção comportamental — aplicada por psicólogos. A mais usada delas é o ABA (sigla em inglês para Applied Behavior Analysis — em português, análise aplicada do comportamento), embora existam outros. Como o tratamento para autismo é interdisciplinar e adequado as necessidades especificas do individuos, ou seja, além da psicologia, pacientes podem se beneficiar com intervenções de fonoaudiologia, terapia ocupacional, entre outros profissionais.
Sinais em crianças
Estes são alguns dos sinais de autismo em crianças, mas é importante destacar que apenas três desses sinais já justificam uma suspeita para se consultar um médico neuropediatra ou um psiquiatra da infância e da juventude. Testes como o M-CHAT (inclusive a versão em português) estão disponíveis na internet para serem aplicados por profissionais.
Contato Visual —Um sinal muito comum na maioria das pessoas com autismo, é não manter contato visual, ou pelo menos não olhar nos olhos por mais de 2 segundos.
Alinhar objetos — Como mostra a foto que ilustra este artigo, alinhar objetos, muitas vezes classificá-los por cor, por tamanho, ou categoria, por exemplo, é muito comum entre a maior das crianças com Transtorno do Espectro do Autismo.
Atender pelo nome — Muitas vezes confundido por surdez ou algum nível de deficiência auditiva, muitos autistas costumam não atender pelo nome quando são chamados.
Isolamento — Não se interessar por outras crianças ou isolar-se, ainda que estejam num ambiente com outras pessoas, é um dos mais comuns comportamentos entre as pessoas que estão dentro do espectro do autismo.
Rotinas — Ser muito preso a rotinas, querem sempre fazer as mesmas coisas, nos mesmos horários, ou ainda, ter os objetos nas mesmas posições e ordem é outra característica muito comum na maioria dos autistas. A rotina traz segurança e previsibilidade para todos nós. A maioria das pessoas com autismo, porém, tem isso potencializado e pode ficar preso a rotinas, de maneira inflexível.
Brincar — Não brincar com brinquedos de forma convencional, como, por exemplo, jogar um carrinho como se fosse uma bola, ao invés de colocá-lo no chão e fazê-lo andar como um carro de verdade, pode ser comum entre crianças no espectro do autismo. Ou ainda, focar em apenas uma parte do brinquedo, como ficar girando apenas a rodinha do carrinho, é muito comum acontecer com autistas.
Movimentos repetitivos — Fazer movimentos repetitivos sem função aparente é outro sinal importante em muitas crianças com Transtorno do Espectro do Autismo. Os mais comuns são o movimento de balançar rapidamente as duas mãos soltas, chamado de “flapping”, e o balançar do tronco para frente e para trás. Muitas crianças também mudam seus movimentos repetitivos de tempos em tempos, como se fossem fases que se alteram.
Fala — Não falar ou não fazer gestos para se expressar é outra característica presente em muitos autistas. Estatísticas dão conta de que um terço das pessoas com TEA são não-verbais, ou seja, não usam a fala para se comunicar — apesar de, muitas vezes, terem a capacidade de falar, mas não se comunicam através da fala. Se expressar por comunicação não-verbal também, como um gesto mostrar algo, também é um prejuízo notado em vários casos no espectro. Técnicas de comunicação alternativa — até mesmo aparelhos para esse fim — ajudam de maneira significativa essas pessoas.
Ecolalia — Repetir frases ou palavras em momentos inadequados, sem a devida função é a chamada ecolalia, presente também no rol de sinais de autismo, presente tanto em autistas que estão adquirindo a fala até em indivíduos pouco verbais que se comunicam somente com frases prontas que ouviram em filmes, programas de TV, propagandas, músicas ou que escutaram alguém dizer muitas vezes exatamente da mesma forma — em alguns casos, até a entonação é a mesma —, porém sem contexto ou sem função. Há autistas que se comunicam com contexto correto, mas usando frases prontas e são extremamente rígidos em usá-las exatamente da mesma forma, sem flexibilidade, como, por exemplo, responder a uma pergunta simples: “Você quer suco?” — e responde “Suco é muito bom pra saúde!”; e se você perguntar outra coisas sobre suco, como: “Tem suco na geladeira?” — responde a mesma frase: “Suco é muito bom pra saúde!”.
Compartilhar interesses e atenção — Mostrar para alguém algo que você está interessado, achou legal, bonito ou trouxe algum incômodo é uma atitude entre as pessoas, faz parte da interação social. Não compartilhar seus interesses ou não olhar quando apontamos algo, por exemplo, é outro sinal bem significativo entre as pessoas que estão dentro do espectro do autismo.
Fazer referência com adulto — Emocionalmente é importante a criança olhar para o outro para fazer referência e co-regular suas emoções com um adulto frente a algo incerto, algo com o qual não sabemos lidar e esse é um déficit notado em muitos autistas. Um exemplo pode ajudar melhor: imagine a cena de uma criança de um ano brincando sentada no chão e o adulto, seja o pai ou a mãe, numa poltrona no mesmo cômodo; e cada um entretido com uma atividade diferente, sem estarem interagindo. De repente, um objeto cai fazendo um barulho alto. O bebê não sabe como reagir, não sabe se aquilo é bom ou ruim, engraçado ou assustador. O comportamento esperado é que o bebê olhe para o adulto para se co-regular emocionalmente, decidir que reação terá. Se o adulto cair na gargalhada, é bem provável que o bebê dará risada também. Se o adulto se assustar, ficar preocupado ou ainda chorar, é bem provável que o bebê terá a mesma reação do adulto. Uma criança com autismo pode ignorar o barulho e poderá nem olhar para o adulto, ainda que o pai ou a mãe tenham uma reação de susto ou espanto. Muitas vezes confunde-se esse comportamento com déficit auditivo, quando na realidade é comportamento ligado a dificuldade na habilidade socioemocional.
Girar objetos — Alguns autistas têm uma obsessão em girar coisas, sem uma função aparente. Outro relato comum é o de crianças que gostam de ficar observando objetos que giram, como ventiladores, rodas de carros ou trem em movimentos e máquinas de lavar roupas.
Interesses restritos, hiperfoco — uma quase obsessão por um assunto específico é muito comum na maioria das pessoas com autismo, que querem ler, se informar, falar sobre determinado tema — alguns chegam a tornar-se praticamente um especialista no assunto. Por muitos, essa característica é considerada uma vantagem em algumas áreas profissionais, a depender do assunto de interesse.
Não imitar — É imitando que se aprende. E, não ter essa habilidade, pode dificultar o aprendizado de muitas crianças com autismo, o que não é raro. Até mesmo um bebê de dias de vida, instintivamente, imita — se você ficar abrindo sua boca várias vezes, o bebê tenderá a abrir a boca também. Imitar é inato do ser humano.
Faz-de-conta — Várias pessoas com autismo têm dificuldade em pensamentos abstratos, são muito presas a conceitos concretos — o que explica o fato de muitos adultos terem dificuldades com significados de duplo sentido ou figuras de linguagem, como a ironia. Não brincar de faz-de-conta é uma consequência desse déficit em crianças com autismo, que, por exemplo, não simulam estar tomando café numa xícara de brinquedo vazia: “Não tem nada dentro da xícara para eu tomar!”.
Há outros sinais relatados por famílias com crianças autistas, como andar nas pontas dos pés; ser resistente (ou não demonstrar reação) à dor; não reagir emocionalmente às emoções dos outros, como o sorriso motivado (sorrir de volta para um sorriso), seletividade alimentar; mas ainda sem estudos que os coloquem como sinais de autismo em volume significativo.
Autismo em adultos
No caso de adultos, alguns sinais são semelhantes, como não manter contato visual por alguns segundos ou ser muito preso a rotinas. Porém, a maturidade e o desenvolvimento ao longo do tempo trazem sinais diferentes, como ser muito literal ao interpretar as expressões e não entender quando se usa duplo sentido ou sentido figurado — por exemplo: dizer que aquela garota “é uma gata”, referindo-se a sua beleza – ou não compreender o uso de ironia.
No caso de adultos, também é determinante o nível de comprometimento e quanto de ajuda a pessoa necessita no seu dia a dia. Saber se um adulto que tem uma vida independente tem autismo, é uma tarefa que comumente envolve múltiplos especialistas, tais como; psicólogo, psiquiatra, neurologista, terapeuta ocupacional, fonoaudiólogo além de possibilidade de uma investigação genética.
Causas genéticas
O autismo é um transtorno multifatorial do qual não se conhece o mecanismo da causa completamente. Um estudo publicado pelo JAMA Psychiatry em 17 de julho de 2019 sugere que 97% a 99% dos casos de autismo têm causa genética, sendo 81% hereditário. O trabalho científico, com 2 milhões de indivíduos, de cinco países diferentes, sugere ainda que de 18% a 20% dos casos tem causa genética somática (não hereditária). E o restante, aproximadamente de 1% a 3%, devem ter causas ambientais, pela exposição de agentes intrauterinos — como drogas, infecções, trauma durante a gestação (leia nosso artigo “Pesquisa confirma que autismo é quase totalmente genético; 81% é hereditário“). No início de 2020, um trabalho científico publicado na revista Cell, com base numa análise do sequenciamento genético de mais de 35.000 pessoas autistas e familiares, identificou 102 genes como sendo os principais relacionados ao autismo (leia nosso artigo sobre os 102 genes).
Após centenas de estudos — entre eles o norte-americano MSSNG, publicado em 2017, na revista científica Nature Neuroscience, considerado o maior programa de estudos genéticos em autismo no mundo —, se sabe que testes genéticos podem detectar a causa em 10% a 40% dos casos de TEA dos EUA e Canadá, com taxa maior de detecção quando tecnologias de análises genéticas mais modernas são utilizadas em casos onde o autismo está associado a outros problemas de saúde e sinais clínicos. Como a ciência tem certeza da influência da genética no autismo, existem atualmente mais de novecentos de genes já mapeados e implicados como fatores de risco para o transtorno. Sendo 102 o número total dos principais genes relacionados ao autismo.
Se você acompanha o nosso blog há algum tempo, com certeza já viu por aqui textos sobre mapeamento e sequenciamento genético. Então por que estamos te chamando pra falar disso mais uma vez? Porque temos novidade pra contar! Mas antes vamos te explicar melhor o que significam esses termos, como a genética funciona na prática e o que a ciência vem descobrindo sobre a relação dos genes com o Transtorno do Espectro do Autismo (TEA).
Um estudo recente conduzido por pesquisadores do New York Genome Center usando a metodologia de sequenciamento do genoma completo (WGS, sigla para o termo em inglês Whole Genome Sequencing), analisou o genoma de 2.064 indivíduos de 516 famílias sem histórico anterior de autismo, porém com um membro autista, e revelou que variações genéticas não herdadas — conhecidas como “mutações de novo” — podem contribuir para o autismo (Turner et al, 2017). Em janeiro outro estudo também demonstrou a importância das variantes genéticas “de novo” na arquitetura genética complexa do TEA, analisando 262 trios de indivíduos de origem japonesa com TEA e seus pais neurotípicos (Takata et al., 2018).
Apesar do número de indivíduos analisados ainda ser pequeno, os estudos epidemiológicos têm demonstrado cada dia mais que os fatores genéticos são os mais importantes na determinação das causas e origens do TEA. Entretanto, a genética do TEA é considerada extremamente heterogênea, uma vez que esses indivíduos possuem variantes comuns e raras (Gaugler et al., 2014). Mas, antes de falarmos da genética propriamente dita, vamos entender um pouco como ela funciona nos seres humanos e o que são essas alterações.
O corpo e os genes
Nosso corpo é formado por trilhões de células. O genoma está no núcleo, onde temos os cromossomos que são “novelos” compactados de DNA. Cada pessoa possui 46 cromossomos divididos em 23 pares, dos quais 22 são autossômicos (ou seja, determinantes das nossas características em geral) e 1 é sexual (determina se a pessoa é do sexo masculino ou feminino). O DNA é a sopa de letras, formada pelos nucleotídeos ACGT. A sequência específica dessas letras é o que chamamos de genes. A grosso modo, os genes são responsáveis pela produção das proteínas, substâncias importantes para o funcionamento das células.
Crédito: GenoVive Brasil
Se o genoma humano fosse um livro, os cromossomos seriam os capítulos, os genes seriam as frases e a sequência de DNA seria as letras e as sílabas. Dessa forma, dependendo da alteração, nós poderíamos mudar apenas uma letra e ainda continuar entendendo o que está sendo dito ou então mudar todo o sentido de uma frase e não entender mais o que ela quer dizer. Por exemplo, se trocarmos o “t” na palavra “televisão” por um “p”, teremos a palavra “pelevisão”; apesar de diferente conseguimos entendê-la. Mas se pensarmos na palavra “conserto” e trocarmos o “s” por “c”, teremos “concerto”, uma palavra distinta, que carrega outro significado. Nesse caso, uma única letra causou uma grande mudança de sentido. No nosso organismo também é assim que acontece: algumas mudanças não têm efeitos; outras, entretanto, podem fazer com que o funcionamento das nossas células seja completamente afetado.
As mudanças na sequência de DNA são chamadas de variante genética. São essas mudanças que os cientistas e profissionais de saúde analisam quando um sequenciamento genético de última geração (como exoma ou genoma) é realizado. Dessa forma, é sempre importante lembrar da relevância da variante genética e não apenas do gene, pois às vezes uma troca pode não ocasionar nenhum defeito no funcionamento do organismo.
O TEA é um bom paradigma para mostrar a complexidade das condições do desenvolvimento neurológico, pois ele apresenta um amplo espectro de características clínicas e fatores genéticos variados e complexos, com algumas variantes herdadas e outras ocorrendo pela primeira vez (lembra das “mutação de novo”?). As formas não-sindrômicas de TEA, ou seja, aquelas não associadas a nenhuma síndrome, são consideradas como herança multifatorial. Nesse caso, fatores de risco genéticos e ambientais podem desempenhar um papel e o efeito aditivo desses fatores é variável, podendo ter mais ou menos impacto ao atingir um limite crítico, levando ao TEA (Hoang, Cytrynbaum, Scherer, 2017). Com isso, podemos dizer que o TEA é um transtorno multigênico e multifatorial envolvendo fatores ambientais, mas o risco é majoritariamente genético. Entretanto, o diagnóstico do autismo é clínico.
Os genes e o TEA
A evolução do conhecimento genético permitiu que muitos genes envolvidos no TEA sejam identificados. Atualmente, de acordo com a Simons Foundation, temos 722 genes descritos, porém muitos ainda são desconhecidos. Algumas desordens neurológicas e psiquiátricas não são fruto de alterações em um único gene. Ao contrário, envolvem distúrbios moleculares complexos em múltiplos genes e no controle da expressão gênica, como é o caso do TEA. Por essas razões, é um desafio definir genes e respectivas variantes genéticas de relevância clinica associadas ao TEA. Cada indivíduo é clinicamente único, por isso o aconselhamento genético com profissionais experientes e capacitados é de grande importância.
O mapeamento genético vem se tornando o primeiro teste a ser recomendado pela Academia Americana de Genética Médica e Genômica no estudo de crianças com suspeita de síndromes genéticas, atraso do desenvolvimento neuropsicomotor, atraso do crescimento, atraso de linguagem, anormalidades congênitas e Transtorno do Espectro do Autismo. Exames como o CGH-array esclarecem e direcionam em torno de 20% as suspeitas de síndromes e estão no rol da ANS (Agência Nacional de Saúde). O CGH-Array ou hibridização genômica comparativa baseada em microarranjos é uma metodologia de citogenética molecular capaz de identificar alterações cromossômicas desbalanceadas (como duplicações, deleções e/ou microdeleções) que não podem ser vistas através do exame de cariótipo convencional.
O sequenciamento do genoma completo é o método que fornece informações genéticas completas dos pacientes. Em países desenvolvidos ele já vem sendo utilizado como segundo exame a ser realizado após o CGH-array. Apesar de ter um custo ainda elevado, ele está rapidamente se tornando mais acessível. De acordo com o Dr. Evan Eichler, pesquisador do Howard Hughes Medical Institute (HHMI), dentro de 5 ou 10 anos o sequenciamento do genoma completo pode ser uma ferramenta muito importante no diagnóstico do autismo.
No Brasil, o sequenciamento completo do genoma já vem sendo realizado aqui na Tismoo com o mesmo rigor tecnológico dos trabalhos realizados no exterior e citados neste artigo. Começando o ano com o pé direito, nossa equipe está comemorando esse mês os avanços tecnológicos que culminaram na diminuição do valor do mapeamento genético, o que vai ao encontro da afirmação do Dr. Evan Eichler: o sequenciamento genético se tornará cada dia mais acessível e, no futuro próximo, poderá ser uma ferramenta muito útil para o diagnóstico do TEA.
Referências:
- Gaugler, T., Klei, L., Sanders, S. J., Bodea, C. A., Goldberg, A. P., Lee, A. B., & Ripke, S. Most genetic risk for autism resides with common variation.Nature genetics. 46(8), 881–885, 2014.
- Hoang, N., Cytrynbaum, C., & Scherer, S. W. Communicating complex genomic information: A counselling approach derived from research experience with Autism Spectrum Disorder. Patient education and counseling. pii: S0738–3991(17)30468- 8.2017.
- Takata, A., Miyake, N., Tsurusaki, Y., Fukai, R., Miyatake, S., Koshimizu, E., … & Ishizuka, K. (2018). Integrative Analyses of De Novo Mutations Provide Deeper Biological Insights into Autism Spectrum Disorder. Cell Reports, 22(3), 734–747.
- Turner, T. N., Coe, B. P., Dickel, D. E., Hoekzema, K., Nelson, B. J., Zody, M. C., … & Darnell, R. B. (2017). Genomic patterns of de novo mutation in simplex autism. Cell, 171(3), 710–722.
Sinais de autismo na infância
A partir de um ano e meio de idade, alguns sinais de autismo já podem aparecer, até mesmo mais cedo em casos mais graves. Há uma grande importância de se iniciar o tratamento o quanto antes — mesmo que ainda seja apenas uma suspeita clínica —, pois quanto antes iniciem-se as intervenções, maiores são as possibilidade de melhorar a qualidade de vida da pessoa. O tratamento psicológico com evidência de eficácia, segundo a Associação Americana de Psiquiatria, é a terapia de intervenção comportamental — aplicada por psicólogos. A mais usada delas é o ABA (sigla em inglês para Applied Behavior Analysis — em português, análise aplicada do comportamento). Como o tratamento para autismo é interdisciplinar, ou seja, além da psicologia, pacientes podem se beneficiar com intervenções de fonoaudiologia, terapia ocupacional, entre outros profissionais.
Listamos, a seguir, alguns desses sinais, mas é importante ressaltar que apenas três deles presentes numa criança de um ano e meio já justificam uma suspeita para se consultar um médico neuropediatra ou um psiquiatra da infância e da juventude. Testes como o M-CHAT (inclusive a versão em português) estão disponíveis na internet para serem aplicados por profissionais. Saiba mais em nosso artigo sobre os sinais e sintomas de autismo.
- Não manter contato visual por mais de 2 segundos;
- Não atender quando chamado pelo nome;
- Isolar-se ou não se interessar por outras crianças;
- Alinhas objetos;
- Ser muito preso a rotinas a ponto de entrar em crise;
- Não brincar com brinquedos de forma convencional;
- Fazer movimentos repetitivos sem função aparente;
- Não falar ou não fazer gestos para mostrar algo;
- Repetir frases ou palavras em momentos inadequados, sem a devida função (ecolalia);
- Não compartilhar seus interesses e atenção, apontando para algo ou não olhar quando apontamos algo;
- Girar objetos sem uma função aparente;
- Interesse restrito ou hiperfoco;
- Não imitar;
- Não brincar de faz-de-conta.
Informações e estatísticas sobre autismo
Seguem alguns dados e números importantes sobre TEA no Brasil e no mundo:
- O termo “Transtorno do Espectro do Autismo” passou a ser usado a partir de 2013, na nova versão do Manual de Diagnóstico e Estatística dos Transtornos Mentais, publicação oficial da Associação Americana de Psiquiatria, o DSM-5, quando foram fundidos quatro diagnósticos sob o código 299.00 para TEA: Autismo, Transtorno Desintegrativo da Infância, Transtorno Global do Desenvolvimento Sem Outra Especificação e Síndrome de Asperger. Na atual Classificação Internacional de Doenças, a CID-11, o autismo recebe o código a 6A02 (antigo F84, na CID-10), atualizada em junho de 2018, também sob o nome de TEA. (saiba mais no nosso artigo sobre o autismo no CID-11)
- Aproximadamente um terço das pessoas com autismo permanecem não-verbais (não desenvolvem a fala) — conforme estudos de 2005 e 2012.
- Estima-se que um terço das pessoas com autismo tem algum nível de deficiência intelectual.
- Há algumas condições clínicas associadas ao autismo com mais frequência, como: distúrbios gastrointestinais, convulsões, distúrbios do sono, Transtorno de Déficit da Atenção com Hiperatividade (TDAH), ansiedade e fobias — segundo estudos de 2012, 2017 e 2018.
- Em 2007, a ONU decretou todo 2 de abril como o Dia Mundial de Conscientização do Autismo., quando vários cartões-postais do mundo iluminam-se de azul em prol da causa para chamar a atenção da sociedade ao tema.
- A “Lei Berenice Piana” — Lei 12.764, de 2012, que criou a Política Nacional de Proteção dos Direitos da Pessoa com Transtorno do Espectro do Autismo, regulamentada pelo Decreto 8.368, de 2014 — garante os direitos dos autistas no Brasil.
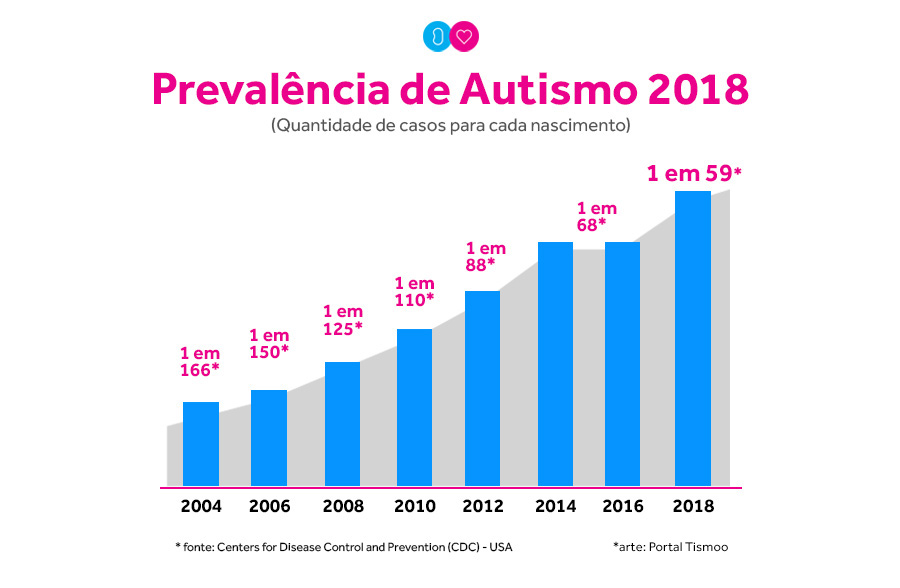 O Centro de Controle e Prevenção de Doenças do governo dos Estados Unidos (CDC, na sigla em inglês: Centers for Disease Control and Prevention) estima a prevalência de autismo em 1 a cada 59 crianças naquele país — números divulgados em abril de 2018. O número de meninos é quatro vezes maior que o de meninas.
O Centro de Controle e Prevenção de Doenças do governo dos Estados Unidos (CDC, na sigla em inglês: Centers for Disease Control and Prevention) estima a prevalência de autismo em 1 a cada 59 crianças naquele país — números divulgados em abril de 2018. O número de meninos é quatro vezes maior que o de meninas.- Estudos na Ásia, Europa e América do Norte dão conta de números entre 1% (1 para cada 100) e 2% (1 para cada 50) com autismo.
- No Brasil, temos apenas um estudo de prevalência de TEA até hoje, um estudo-piloto, de 2011, em Atibaia (SP), de 1 autista para cada 367 habitantes (ou 27,2 por 10.000) — a pesquisa foi feita apenas em um bairro de 20 mil habitantes da cidade.
- Um mapa online traz todos os estudos científicos de prevalência de autismo publicados em todo o planeta.
- A ONU, através da Organização Mundial da Saúde (OMS), considera a estimativa de que aproximadamente 1% da população mundial esteja dentro do espectro do autismo, a maioria sem diagnóstico ainda.
- Os Estados Unidos ainda não têm nenhuma estimativa confiável da prevalência de autismo entre adultos, destacando que esta é uma condição vitalícia para a maioria das pessoas. A cada ano, cerca de 50 mil jovens com TEA cruzam a maioridade dos 18 anos nos EUA. No Brasil não há números a esse respeito.
- Um estudo da Autism Speaks, em 2012, aferiu o custo anual do autismo para os EUA, de US$ 126 bilhões, e para o Reino Unido, £34 bilhões (US$ 54 bilhões).
- A idade média de diagnóstico nos EUA é de 4 anos de idade, segundo estudo de 2018 em 11 estados. No Brasil, um estudo-piloto somente na cidade de São Paulo (SP), também em 2018, chegou ao número de 4,97 anos (4 anos e 11 meses e meio) como idade média de diagnóstico de autismo, mas com uma variação bem grande — mais estudos devem ser feitos.
- Um estudo publicado pelo JAMA Psychiatry (2019) com 2 milhões de indivíduos, de cinco países diferentes, sugere que que 97% a 99% dos casos de autismo têm causa genética, sendo 81% hereditário.
- Um trabalho científico (publicado na revista Cell, em janeiro de 2020) com base numa análise do sequenciamento genético de mais de 35.000 pessoas autistas e familiares, identificou 102 genes como sendo os principais relacionados ao autismo.
Mais notícias e informações a respeito de autismo e síndromes relacionadas podem ser encontradas no Portal da Tismoo (tismoo.us/portal/), como outros transtornos neurológicos de origem genética ligados ao TEA: Síndrome de Rett, CDKL5, Síndrome de Timothy, Síndrome do X-Frágil, Síndrome de Angelman, Síndrome de Prader-Willi, Síndrome de Phelan-McDermid, entre outras.
[atualizado em 04/10/2018 com números do custo do autismo nos EUA e Reino Unido]
[atualizado em 06/11/2018 com idade de diagnóstico nos EUA e no Brasil]
[atualizado em 08/11/2018 com informação de mapa online com prevalência no mundo]
[atualizado em 09/09/2019 com informação de pesquisa sobre genética e o risco de autismo]
[atualizado em 14/02/2020 com informação de pesquisa sobre os principais genes do autismo]
Fonte:https://tismoo.us/saude/o-que-e-autismo-ou-transtorno-do-espectro-do-autismo-tea/
TEA – Transtorno do Espectro Autista ou Autismo: causas e tratamento
O Transtorno do Espectro Autista (TEA) refere-se a uma série de condições caracterizadas por desafios com habilidades sociais, comportamentos repetitivos, fala e comunicação não-verbal, bem como por forças e diferenças únicas.
Os sinais mais óbvios do Transtorno do Espectro Autista tendem a aparecer entre 2 e 3 anos de idade. Em alguns casos, ele pode ser diagnosticado por volta dos 18 meses.
Sabemos agora que não há um autismo, mas muitos tipos, causados por diferentes combinações de influências genéticas e ambientais. O termo “espectro” reflete a ampla variação nos desafios e pontos fortes possuídos por cada pessoa com autismo.
Alguns atrasos no desenvolvimento associados ao autismo podem ser identificados e abordados bem cedo. Recomenda-se que os pais com preocupações busquem uma avaliação sem demora, uma vez que a intervenção precoce pode melhorar os resultados.
O Autismo
O autismo é apenas um dos transtornos que integram o quadro de Transtorno do Espectro Autista (TEA). O TEA foi definido pela última edição do DSM-V como uma série de quadros (que podem variar quanto à intensidade dos sintomas e prejuízo gerando na rotina do indivíduo).
Outros exemplos de transtornos que fazem parte do espectro – e que anteriormente eram considerados diagnósticos distintos – são: a Síndrome de Asperger e o Transtorno Global do Desenvolvimento.
É importante ressaltar que se tratam de transtornos do neurodesenvolvimento, caracterizados por alterações em dois domínios principais:
- Comunicação e interação social.
- Padrões restritos e repetitivos de comportamento.
Alguns fatos sobre o autismo
Institutos de controle e prevenção de doenças americanos, como o CDC Centers for Disease Control and Prevention -, estimam a prevalência do Transtorno do Espectro Autista como 1 em 68 crianças nos Estados Unidos. Isso inclui 1 em 42 meninos e 1 em 189 meninas. Esse mesmo instituto afirma que hoje existe 1 caso de autismo para cada 110 pessoas. Extrapolando esses números, estima-se que o Brasil tenha hoje cerca de 2 milhões de autistas. Aproximadamente 407 mil pessoas somente no estado de São Paulo
- Estima-se que 50.000 adolescentes com autismo tornam-se adultos – e perdem serviços de autismo escolarizados – a cada ano.
- Cerca de um terço das pessoas com autismo permanecem não-verbais.
- Cerca de um terço das pessoas com autismo têm uma deficiência intelectual.
- Certos problemas médicos e de saúde mental frequentemente acompanham o autismo. Eles incluem distúrbios gastrointestinais, convulsões, distúrbios do sono, déficit de atenção e hiperatividade (TDAH), ansiedade e fobias.
Transtorno do Espectro Autista e suas possíveis causas
Uma das perguntas mais comuns feitas após um diagnóstico de autismo, é o que causou a condição.
Sabemos que não há uma única causa de autismo. Pesquisas sugerem que o autismo se desenvolve a partir de uma combinação de influências genéticas e não genéticas, ou ambientais.
Essas influências parecem aumentar o risco de uma criança desenvolver autismo. No entanto, é importante ter em mente que o aumento do risco não é a mesma causa. Por exemplo, algumas alterações genéticas associadas ao autismo também podem ser encontradas em pessoas que não têm o distúrbio. Da mesma forma, nem todos expostos a um fator de risco ambiental para o autismo desenvolvem o distúrbio. Na verdade, a maioria não.
A origem do autismo se deve a diversos fatores, englobando a relação de fatores descritos abaixo:
– Genéticos: Fatores complexos, uma vez que não há um gene específico associado ao transtorno do espectro autista, e sim uma variedade de mutações e anomalias cromossômicas que vem sendo associadas a ele. Em relação ao gênero, a proporção é de meninos 4:1 meninas.
– Neurológicos Há maior prevalência de TEA associados a atrasos cognitivos e quadros epilepsia, por exemplo .
– Ambientais: Interação de genes com o ambiente, infecções e intoxicações durante o período pré-natal, prematuridade, baixo peso e complicações no parto são alguns dos fatores que podem contribuir negativamente.
Importância do diagnóstico precoce
A maioria dos casos ainda é detectada tardiamente. Porém, é crescente o número de estudos voltados à importância da detecção precoce. Ainda na primeira infância. Neste período inicial da vida, há alguns comportamentos que fogem ao chamado “desenvolvimento típico”, e já podem servir de alerta a familiares e profissionais da saúde.
Principais exemplos de sinais que podem ser rastreados precocemente, e servir de alerta:
- Dificuldade em sustentar contato visual enquanto é alimentado;
- Ausência de resposta clara ao ser chamado pelo nome (importante descartar hipótese de perda auditiva);
- Atraso no desenvolvimento da linguagem verbal e não verbal (não apontar, não responder a sorrisos, demorar para balbuciar e falar, ou regressão de linguagem);
- Desconforto com afagos e ao ser pego no colo;
- Aversão ou fixação a algumas texturas, incômodos com determinados sons e barulhos, comportamentos repetitivos e estereotipados (enfileirar brinquedos, rodopiar em torno de si mesmo, balançar o corpo).
Quanto mais cedo a família e a escola forem orientadas sobre o quadro da criança, melhor será sua inserção social e aquisição de autonomia. A intervenção precoce (que pode ocorrer mesmo antes do diagnóstico conclusivo) visa estimular as potencialidades e auxiliar no desenvolvimento de formas adaptativas de comunicação e interação.
Os fatores de risco ambientais do autismo
Pesquisas também apontam que certas influências ambientais podem aumentar ainda mais – ou reduzir – o risco de autismo em pessoas que são geneticamente predispostas ao transtorno. É importante notar que o aumento ou diminuição do risco parece ser pequeno para qualquer um desses fatores de risco:
Risco aumentado:
- Idade avançada dos pais (qualquer dos pais)
- Gravidez e complicações no parto (por exemplo, prematuridade extrema [antes de 26 semanas], baixo peso ao nascer, gestações múltiplas [dupla, tripleto, etc.])
- Gravidez com espaçamento inferior a um ano
Risco diminuído:
- Vitaminas pré-natais contendo ácido fólico, antes e durante a concepção e durante a gravidez
Nenhum efeito sobre o risco:
- Vacinas. Cada família tem uma experiência única com um diagnóstico de autismo, e para alguns, corresponde ao momento da vacinação do seu filho. Ao mesmo tempo, os cientistas têm realizado extensas pesquisas ao longo das últimas duas décadas para determinar se existe alguma ligação entre a vacinação infantil e o autismo. Os resultados desta pesquisa são claros: As vacinas não causam autismo.
Sinais do transtorno do espectro autista
O tempo e a gravidade dos primeiros sintomas do Transtorno do Espectro Autista podem variar amplamente. Algumas crianças com autismo mostram sugestões de problemas futuros dentro dos primeiros meses de vida. Em outros, os sintomas podem não tornar-se óbvio até 24 meses ou mais tarde. Algumas crianças com autismo parecem desenvolver normalmente até cerca de 18 a 24 meses de idade e, em seguida, parar de ganhar novas habilidades e / ou começam a perder habilidades.
As seguintes “bandeiras vermelhas” sugerem que uma criança está em risco de sofrer de autismo. Algumas crianças sem autismo têm alguns desses sintomas, e nem todas as crianças com autismo mostram todos eles. É por isso que uma avaliação mais aprofundada é crucial. Se o seu filho apresentar algum dos seguintes, por favor, veja o Passo 2: Faça a sua criança ser examinada.
Possíveis sinais de autismo em bebês e crianças:
- Por volta dos 6 meses de idade, nenhum sorriso social ou outras expressões quentes, alegres dirigidas às pessoas;
- Até 6 meses, contato visual limitado ou inexistente;
- Por volta dos 9 meses, nenhuma partilha de sons vocais, sorrisos ou outra comunicação não-verbal;
- Com 12 meses, nenhum balbucio;
- Por volta dos 12 meses, nenhum uso de gestos para se comunicar (por exemplo, apontar, alcançar, acenar etc.);
- Com 12 meses, nenhuma resposta ao nome quando chamado;
- Por volta dos 16 meses, sem palavras;
- Em 24 meses, não há expressões significativas de duas palavras;
- Qualquer perda de qualquer discurso adquirido anteriormente, balbuciar ou habilidades sociais.
Possíveis sinais de autismo em qualquer idade:
- Evita contato visual e prefere ficar sozinho;
- Luta com a compreensão dos sentimentos de outras pessoas;
- Permanece não verbal ou atrasou o desenvolvimento da linguagem;
- Repete palavras e frases mais e mais (ecolalia);
- Obtém perturbado por pequenas alterações na rotina ou arredores;
- Tem interesses muito restritos;
- Realiza comportamentos repetitivos como bater, balançar ou girar;
- Tem reações incomuns e muitas vezes intensas a sons, odores, sabores, texturas, luzes e / ou cores.
Inclusão Social
Com o diagnóstico conclusivo é possível exigir o cumprimento de direitos como a inclusão nas escolas. Por lei, a criança com Transtorno do Espectro Autista tem direito a um professor-acompanhante em sala de aula, por exemplo.

É importante frisar que ainda temos muito a avançar na prática da inclusão e no acesso a tratamentos especializados. Na rede pública, tenho experiência com o PSF ( Programa da Saúde da Família). Atuante na maioria das unidades básicas de saúde de Grande São Paulo.
Na Unidade Básica de Saúde (UBS) na qual trabalho, geralmente são levantadas suspeitas em consultas de puericultura. Nestes casos, o profissional encaminha a criança para avaliação psicológica e fonoaudiológica na própria UBS. Caso seja confirmada a hipótese de TEA, o caso é discutido com o CAPS Infantil (serviço mais especializado). O CAPS nos auxilia na conclusão do diagnóstico e absorve os casos mais comprometidos. Há muitas ONGs ou Associações de Pais que também oferecem suporte às crianças e famílias.
O trabalho de psicólogos e equipes multidisciplinares
Nos planos de saúde ou tratamentos particulares é importante seguir as recomendações dadas pelo profissional que forneceu o diagnóstico. E então buscar terapias nas áreas indicadas a contribuir com o caso. Psicoterapia, fonoaudiologia, psicopedagogia, terapia ocupacional, atividade física, musicoterapia, etc.
A família precisa de muito apoio e orientação em todo o processo, pois não é fácil a busca por tratamentos e aceitação do diagnóstico. Há uma série de mudanças na dinâmica familiar, a fim de se re-organizar para comparecer às terapias propostas, além do cuidado da criança em casa, que pode ser bem desgastante (especialmente em situações de agitação e crises).
Se necessário, a família deve ser encaminhada para orientação e acompanhamento psicológico. O psicólogo atuará no fortalecimento e apoio emocional durante as várias adaptações que o tratamento exige dos familiares. Quanto mais orientada a família, maiores as chances de compreensão em relação ao quadro. Também é maior a probabilidade de estímulo às potencialidades do indivíduo, evitando proteção excessiva e isolamento.
Procure orientação profissional. Encontre um psicólogo especializado em transtornos de desenvolvimento e agende uma consulta.
Plataformas como a Vittude podem facilitar a busca por um psicólogo que atenda a requisitos específicos para atender a todos que precisem de acompanhamento. Acesse nosso site e confira você mesmo todas as oportunidades oferecidas!
Lívia Burin, psicóloga pela PUC-SP. É especializada em Psicossomática (PUC-SP) e Psico-Oncologia/Luto (Hosp. Santa Paula). Psicóloga clínica há dez anos. Atua com psicoterapia infantil e adulto, orientação a pais/gestantes.
Fontes:
Manual de Diagnóstico e Estatística dos Transtornos Mentais 5.ª edição (2013)
Site:
https://www.autismspeaks.org
*Artigo atualizado em 08/04/2018
Fonte:https://www.vittude.com/blog/transtorno-do-espectro-autista-ou-autismo/



Comentários
Postar um comentário