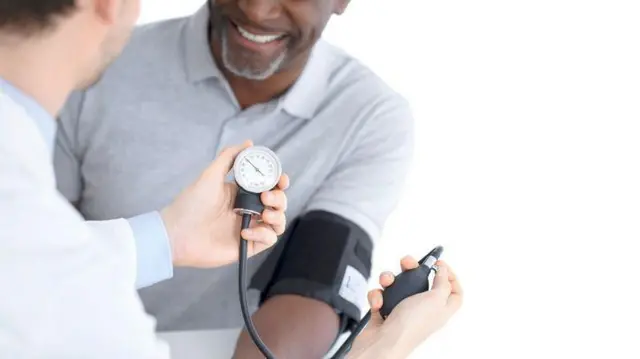
No início de setembro, milhares de médicos do mundo inteiro se reuniram em Londres, no Reino Unido, para participar do Congresso Europeu de Cardiologia.
E uma das grandes novidades do evento foi a divulgação das novas diretrizes de hipertensão, um documento que guia os critérios de diagnóstico e tratamento da pressão alta.
O novo consenso entre especialistas da área simplifica alguns conceitos, introduz uma nova categorização dos pacientes e recomenda um tratamento mais intenso logo nos primeiros estágios da doença.
Em resumo, as novas diretrizes europeias classificam como:
- Pressão arterial não elevada: abaixo de 120 por 70 milímetros de mercúrio (mmHg) — o popular “12 por 7”.
- Pressão arterial elevada: entre 120 por 70 mmHg e 139 por 89 mmHg (de 12 por 7 a "quase" 14 por 9).
- Hipertensão arterial: maior que 140 por 90 mmHg (acima de 14 por 9).
Vale destacar que esses números levam em conta a medida da pressão feita no consultório, por um especialista.
Até então, os cardiologistas costumavam dividir esses índices em seis categorias: ótimo (abaixo de 120 por 80 mmHg), normal (entre 120 por 80 e 129 por 84 mmHg), pré-hipertensão (entre 130 por 85 e 139 por 89 mmHg), hipertensão estágio 1 (entre 140 por 90 e 159 por 99 mmHg), hipertensão estágio 2 (entre 160 por 100 e 179 por 109 mmHg) e hipertensão estágio 3 (acima de 180 por 110 mmHg).
Segundo os autores da diretriz, a simplificação dos termos e a criação de uma nova categoria clínica — "pressão arterial elevada" — têm como objetivo intensificar o tratamento em estágios iniciais, para que a pressão arterial fique dentro da meta especialmente entre pessoas com risco aumentado de doenças cardiovasculares.
"A nova categoria reconhece que as pessoas não passam de uma pressão arterial normal num dia para a hipertensão no outro", justifica Bill McEvoy, professor da Universidade de Galway, na Irlanda, e um dos autores do novo consenso.
"Na maioria dos pacientes, há uma mudança gradual e constante [da pressão arterial]. Diferentes subgrupos, como por exemplo, aqueles que apresentam maior risco de desenvolver problemas cardiovasculares, poderiam se beneficiar de um tratamento mais intensivo antes que a pressão arterial deles atinja o limite tradicional da hipertensão", complementa ele, num comunicado divulgado à imprensa.
Rhian Touyz, professor da Universidade McGill, no Canadá, e outro responsável pelas novidades, acrescenta que "os riscos associados ao aumento da pressão arterial começam quando os níveis da pressão sistólica [o primeiro número da fórmula] ainda estão abaixo de 120 mmHg".
Como você vai entender ao longo da reportagem, as novas classificações também alteram os esquemas de tratamento medicamentoso e os cuidados de estilo de vida.
Entre elogios e críticas, um problema monumental
O descontrole da pressão arterial é o principal fator de risco por trás de infarto e acidente vascular cerebral (AVC).
"As doenças cardiovasculares são as que mais matam no Brasil e no mundo. No nosso país, por exemplo, uma pessoa morre a cada 90 segundos por causa de algum problema no coração ou nos vasos sanguíneos", estima o médico Fábio Argenta, membro do Conselho de Ética Profissional e do Comitê de Comunicação da Sociedade Brasileira de Cardiologia (SBC).
"A hipertensão é o principal fator de risco não apenas para infarto e AVC, mas também está relacionada com insuficiência cardíaca, insuficiência renal, cegueira e até demência", pontua o especialista.
E é curioso pensar como algo tão relevante — e tão frequente — não chama a atenção e não é visto como uma grande ameaça pela maioria das pessoas.
O médico Carlos Alberto Machado, assessor científico da Sociedade de Cardiologia do Estado de São Paulo (Socesp), calcula que quase 1,2 bilhão de pessoas sofrem com a hipertensão no planeta.
"O grande problema é que mais da metade nem sabe que é hipertensa. Entre aquelas que sabem, só metade faz o tratamento. E entre quem faz tratamento, apenas metade tem a pressão controlada", resume o cardiologista.
Para o especialista, as mudanças nas diretrizes europeias ajudam a chamar atenção para o aumento da pressão arterial, mesmo que ela ainda não tenha alcançado os índices compatíveis com um quadro de hipertensão.
"Eles reforçam que esse risco cardiovascular já começa com uma pressão relativamente baixa, de 115 por 75 mmHg", diz ele.
Argenta informa que a SBC já estava trabalhando para renovar as diretrizes brasileiras de hipertensão. O novo documento deve ser publicado no país durante o primeiro semestre de 2025.
"As diretrizes de Europa e Brasil costumam andar juntas, então há uma tendência de que a nossa atualização siga pelo mesmo caminho", adianta ele.
"Precisamos levantar a bandeira de que o adequado não é mais o 12 por 8. De agora em diante, é preciso estar de 12 por 7 para baixo. Esse é o novo normal", complementa o cardiologista.
O médico Luiz Bortolotto, diretor da Unidade de Hipertensão do Instituto do Coração (InCor), em São Paulo, critica a criação da categoria "pressão elevada".
"A população e os próprios médicos podem ficar confusos. É muito difícil colocar na cabeça das pessoas que uma pressão acima de 120 por 70 mmHg é elevada e qual será o impacto disso", avalia ele.
"Eu particularmente gostava mais da classificação anterior, pois entendo que termos como 'pré-hipertensão' são mais fáceis de compreender e de gerar um alerta."
"E não temos evidências para afirmar que um indivíduo tem um risco cardiovascular diminuído se a pressão dele for reduzida de 124 por 74 para 110 por 70", complementa ele.

A estratificação de risco da pressão alta
Mas o que todas essas mudanças de critérios significam na prática?
Para aqueles que estão com a pressão arterial não elevada, vida normal: não é preciso fazer nada em específico.
Para os hipertensos, não há dúvidas de que é necessário começar um tratamento medicamentoso, além de incentivar uma série de mudanças no estilo de vida — sobre as quais falaremos adiante — para diminuir o risco de vários problemas de saúde.
Já para os que caíram na categoria "pressão elevada" — quando os números ficam entre 120 por 70 e 139 por 89 mmHg —, a recomendação da nova diretriz é passar pela chamada "estratificação de risco".
Em resumo, o médico vai avaliar uma série de indicadores de saúde para estimar a probabilidade de o indivíduo sofrer algum desfecho cardiovascular mais grave (como infarto ou AVC).
Na hora de fazer essa conta, os especialistas consideram questões como o diagnóstico de outras doenças cardíacas ou a presença de outras enfermidades crônicas, como diabetes tipo 2, colesterol elevado, obesidade…
Se o risco de o paciente sofrer algum desfecho cardiovascular nos próximos dez anos ficar abaixo de 5%, a recomendação é promover uma série de mudanças de estilo de vida e reavaliar a pressão arterial em um ano.
Agora, se esse risco superar os 10%, o documento europeu indica fazer as mudanças de estilo de vida e, após três meses, iniciar o tratamento medicamentoso para os indivíduos cuja pressão seguir acima de 130 por 80 mmHg.
Já para o grupo em que risco varia entre 5 e 10%, o médico deve considerar fatores relacionados à etnia, sexo, deprivação socioeconômica, doenças autoimunes, entre outros, para definir o melhor caminho — testar as mudanças de estilo de vida por um ano ou fazer uma reavaliação após três meses para checar a necessidade de entrar com os remédios.
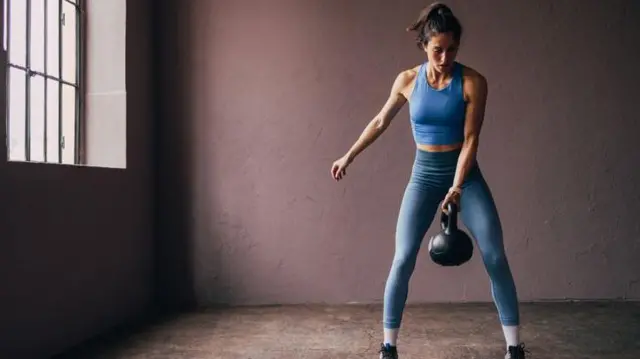
Hipertensão e mudanças no estilo de vida
Manter-se no peso (ou emagrecer), adotar uma dieta variada e equilibrada, ter uma rotina regular de atividade física, não fumar, evitar bebidas alcoólicas e reduzir o consumo de sal são as recomendações clássicas para baixar a pressão.
Mas a diretriz europeia trouxe duas novidades relevantes nessa seara. Primeiro, aumentar o consumo de alimentos ricos em potássio — que, ao contrário do sódio encontrado no sal de cozinha, abaixa a pressão.
Em segundo lugar, investir em treinamentos isométricos e de resistência, como os exercícios feitos na academia.
Os médicos ouvidos pela BBC News Brasil entendem que as duas novas recomendações de estilo de vida são bem-vindas, mas precisam ser adotadas com alguns cuidados e ponderações.
"O aumento do consumo de potássio deve acontecer por meio de fontes naturais, como frutas e verduras. Não temos evidências de que fazer a suplementação desse composto por meio comprimidos seja benéfico", pontua Bortolotto.
Já o sal enriquecido com potássio pode fazer parte da dieta. "Mas como ele tem um gosto diferente do sal comum, é preciso cuidado para não compensar e exagerar na hora de temperar a comida", acrescenta o médico do InCor.
Machado também cita a necessidade de uma precaução maior com indivíduos que apresentam problemas nos rins — neles, um aumento no aporte de potássio pode representar uma sobrecarga para esses órgãos, responsáveis por filtrar o sangue e eliminar impurezas.
Já em relação aos treinos de força, Argenta destaca que o fortalecimento da massa muscular está relacionada "a uma vida mais longeva e mais saudável, com repercussões positivas nos vasos sanguíneos".
Bortolotto só lembra que pacientes com a pressão muito elevada precisam primeiro controlar esses níveis antes de partir para a academia.
Isso porque o esforço físico pode fazer a pressão arterial subir ainda mais, o que representa um perigo nesses casos.
"Mas, a longo prazo, a combinação de exercícios aeróbicos e resistidos traz muitos benefícios", observa o cardiologista.

Remédio em dobro para controlar a pressão?
Outro destaque das novas diretrizes europeias envolve uma "intensificação do esquema terapêutico".
Na maioria dos casos, a orientação é já iniciar o tratamento com dois remédios de classes farmacológicas distintas, como a dos diuréticos, dos antagonistas adrenérgicos, dos beta-bloqueadores, dos bloqueadores de canais de cálcio, entre outros.
"Uma das principais causas das baixas taxas de controle da hipertensão no mundo é o fato de o médico muitas vezes insistir em usar apenas um remédio. Isso é o que chamamos de inércia terapêutica", observa Machado.
"Associar medicamentos de duas classes desde o início permite controlar até 60% dos pacientes. Usar três classes faz essa taxa subir para 90%", calcula o cardiologista.
Essa sinergia entre diferentes princípios ativos, que agem em várias partes dos mecanismos que influenciam a pressão arterial, garante que esses índices tenham um melhor controle.
"Além disso, colocar o paciente dentro das metas nos primeiros três a seis meses após o diagnóstico tem um impacto extremamente importante na redução da mortalidade cardiovascular", complementa ele.
Vale destacar aqui que, após o diagnóstico da hipertensão, os índices de pressão arterial considerados adequados se modificam.
Segundo o documento europeu, a meta é manter o paciente na faixa dos 120 a 129 mmHg de pressão sistólica (o primeiro número) — ou ao menos chegar à menor taxa de acordo com a tolerância do paciente às medicações.
"Esse conceito da pressão tão baixa quanto tolerável o tratamento é interessante. Isso porque você não precisa ser agressivo e baixar a pressão a todo custo se a dosagem dos remédios estiver causando muitos eventos adversos", elogia Bortolotto.

Acompanhamento e diagnóstico da hipertensão
Mas como fazer o diagnóstico de pressão elevada ou hipertensão? Existe um momento da vida ou uma periodicidade para fazer essa medição?
"Acima dos três anos de idade, a criança deve ter a pressão arterial aferida pelo pediatra", responde Argenta.
"Da infância até os 40 anos, esse exame precisa ser repetido a cada três anos", complementa o cardiologista.
Dos 40 anos em diante, o ideal é medir a pressão pelo menos uma vez a cada 12 meses, dizem os especialistas.
Essa regularidade é importante porque a hipertensão não costuma dar sintomas, especialmente nas fases iniciais.
Uma última novidade detalhada na nova diretriz europeia envolve os meios de medir a pressão arterial.
Além do exame feito em consultório, o documento também reforça a necessidade de realizar o diagnóstico por meio de testes feitos em casa, como o Mapa (sigla para Monitorização Ambulatorial da Pressão Arterial) e o MRPA (Medição Residencial da Pressão Arterial).
O primeiro envolve usar um aparelho que avalia a pressão arterial por 24 horas (ou mais tempo, se o médico achar necessário). Já o segundo obtém essas medidas por meio de algumas avaliações feitas durante a manhã e à noite, por alguns dias seguidos.
O principal objetivo desses testes realizados fora do consultório é evitar dois fenômenos relativamente comuns.
Primeiro, a "hipertensão do jaleco branco", quando o paciente fica nervoso na presença do médico e a pressão dele sobe, mas fica normal no dia a dia.
Segundo, a hipertensão mascarada, quando a pessoa possui uma pressão elevada fora do consultório — mas curiosamente tem uma medida normal quando está sendo avaliada por um profissional de saúde.
"O diagnóstico da hipertensão implica um tratamento para a vida toda, então precisamos ser muito rigorosos durante essas avaliações", conclui Machado.
Fonte:https://www.bbc.com/portuguese/articles/c4gl3zn4nyjo
Comentários
Postar um comentário